Un verano letal para los mayores: olas de calor, covid, mortalidad excesiva y una sanidad diezmada
“Deberíamos entender de una vez que en los veranos el sistema sanitario debe ser reforzado"

Pese a que los datos de incidencia del coronavirus mejoran semana a semana, y los casos cursan mayoritariamente leves, la mortalidad ha vuelto a dispararse en España este año, especialmente en verano. Las altas temperaturas y las sucesivas olas de calor que nos han asfixiado este año explican el aumento de la mortalidad, pero solo en parte. Los expertos consultados por 65YMÁS apuntan también a otras causas: efectos derivados de la pandemia de segunda ronda, falta de personal y atención deficiente, e incluso el aumento de la pobreza. A falta de poco más de 10 días para que acabe el mes de agosto, hacemos balance la atencion sanitaria este verano. Los expertos hablan de 'caos' y de un verano muy complicado.
Mortalidad excesiva este verano
Este verano se ha producido un pico de fallecimientos en España. En lo que va de año (hasta el 25 de julio, dato más reciente disponible) han muerto 275.872 personas, 13.317 más que en el mismo periodo de 2021, según los datos del Instituto Nacional de Estadística (INE). Una cifra que también resulta superior si nos fijamos en los años anteriores a la pandemia.
La mayor parte de los decesos producidos en 2022 se acumulan en los meses de verano, según el sistema de monitorización de la mortalidad diaria (MoMo) del Instituto Carlos III, que atribuye hasta 2.223 muertes a las altas temperaturas en el mes de julio. Además, la mayor parte de las defunciones se concentraron en edades avanzadas.
“Desgraciadamente, en 2022 hemos vuelto a cifras muy elevadas que nos harán terminar el año con una mortalidad excesiva de cuando menos 40.000 defunciones” lamenta Daniel López de Acuña, epidemiólogo y ex director de Acción Sanitaria en Situaciones de Crisis de la OMS. “Este es un verdadero problema de salud pública del que nadie quiere hablar, ni políticos, ni autoridades sanitarias e incluso los medios apenas se refieren a ello”, añade. Desde el punto de vista sanitario, “esta elevadísima mortalidad es el mayor problema”.
Los efectos de la ola de calor
Este verano hemos vivido una ola de calor excepcional en toda Europa, con temperaturas nunca vistas y de una duración, también insólita. El mayor impacto por el calor lo sufren los mayores de 65 años, que tienen una menor capacidad termorreguladora y un umbral de sudor más elevado. Las enfermedades cardiovasculares, la obesidad y la toma de ciertos medicamentos, como antidepresivos, también influyen en el riesgo de mortalidad por altas temperaturas.
Entre “el 20 a 25 por ciento del exceso de muertes pueden ser atribuibles a las ondas de calor y el efecto canicular en personas mayores”, cuenta a 65ymás Daniel López de Acuña.
“Este verano está siendo un verano muy difícil”, confirma el doctor Pascual Piñera, vicepresidente de la Sociedad Española de Medicina de Urgencias, (Semes). Sin embargo, el calor no explica por sí solo ni el caos en la atención ni el exceso de mortalidad. “La ola de calor ha agravado una situación que tenía ya numerosos problemas estructurales y coyunturales desfavorables desde un punto de vista epidemiológico” asegura López Acuña.
“Las olas de calor y sus efectos sanitarios, los impactos sobre la salud de los incendios, los desplazamientos masivos de personas, entre otros factores, exigen sistemas sanitarios públicos reforzados, con planes de contingencia, y no sistemas que ‘estén de vacaciones’”, añade el ex directivo de la OMS. “Deberíamos entender de una buena vez que en los veranos el sistema sanitario debe ser reforzado y no diezmado”.

Alarmante falta de personal
“La atención sanitaria este verano ha vivido un empeoramiento de lo que ya estábamos sufriendo en la época anterior” asegura Gabriel del Pozo, secretario general de la Confederación estatal de Sindicatos Médicos (CESM). “El desplazamiento de población a determinadas zonas empeora la atención y la calidad que se debería dar a los pacientes en esos lugares por la saturación que se genera y los huecos que no se cubren”, añade.
“Ha sido un verano muy duro”, coincide Ángela Hernández, secretaria general de la Asociación de Médicos y Titulados Superiores de Madrid (AMYTS). “A las carencias habituales de profesionales sanitarios que conllevan el cierre de aproximadamente un tercio de las camas de hospitalización de agudos para que puedan hacer sus descansos vacacionales preceptivos, se ha sumado la presión de ingresos de la séptima ola y las bajas de los profesionales que se han contagiado. Todo ello ha supuesto un estrés adicional a los habituales problemas de las urgencias de cada verano”, asegura. Para Daniel López de Acuña, este verano ha estado marcado por la “alta incidencia e importante presión asistencial, escasez de personal por vacaciones, bajas y recortes”.
La falta de profesionales sanitarios ha provocado caos asistencial este verano. La situación es especialmente grave en la Atención Primaria, donde está ocasionando más de un problema para garantizar la actividad asistencial en consultorios y centros de salud, pero esa falta de personal se extiende por todo el Sistema Nacional de Salud. “Es crítica en categorías de algunas especialidades médicas como urgencias hospitalarias, medicina familiar y comunitaria, pediatría de AP y urgencias extra hospitalarias (SUMMA 112)”, asegura Ángela Hernández.
“La situación de atención primaria es dramática, y esto lleva al enfermo a buscar una solución para sus problemas, y donde encuentra accesibilidad es en los servicios de urgencias”, coincide Pascual Piñera. “Tenemos un incremento de pacientes que acuden a los servicios de urgencias desde marzo de entre el 23 y el 30%”, añade.
“La escasez y falta de profesionales ha provocado una situación caótica” confirma Marino Varona Calvo, portavoz del sindicato de Enfermería SATSE. “En el caso de la enfermería, la carencia de enfermeras y enfermeros es crónica, la venimos arrastrando a lo largo de los años”. Pero este verano se ha agravado. “Aunque el coronavirus no está dando muchos casos graves, sí tenemos gente con casos más leves que necesitan un control desde atención primaria, que tampoco se ha reforzado”, añade Varona Calvo.
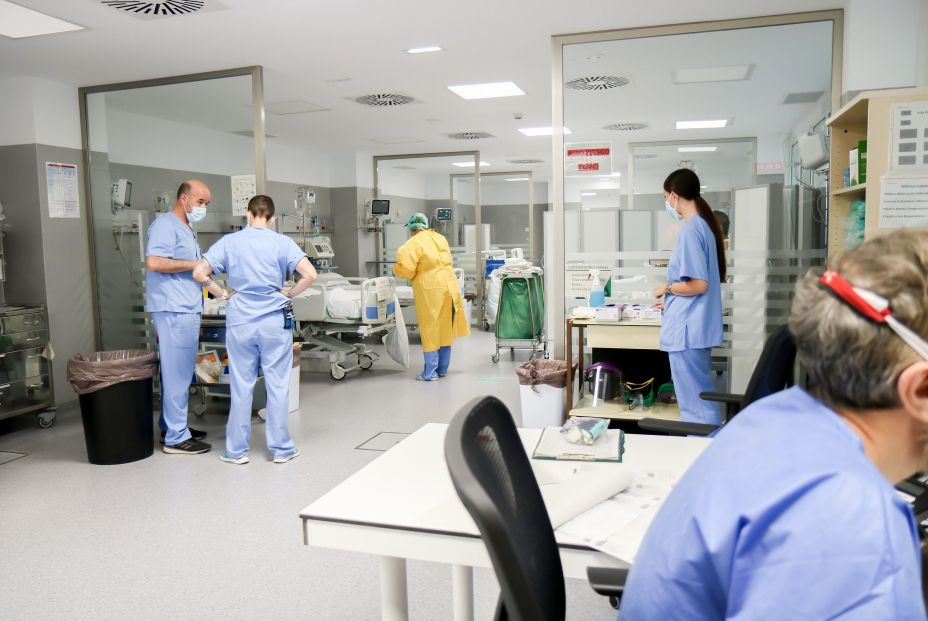
Mortalidad y falta de personal
Según los expertos, la falta de profesionales, tiene una relación directa con la mortalidad. “Las causas del aumento de mortalidad son muy variadas”, asegura Gabriel del Pozo. “Una de las posibles es la falta de profesionales. No se puede dar una asistencia de calidad cuando faltan profesionales y cuando sus condiciones no son las adecuadas. También está la utilización por parte de la Administración de soluciones alternativas y que no consideramos válidas, como el uso de servicios especiales tipos UVIs no medicalizadas con personal de enfermería” en lugar de médicos.
“Quizá es un poco pronto para analizar ese aumento de la mortalidad, tendremos que esperar a que finalice el verano y ver como se ha producido”, sostiene el portavoz de SATSE, Marino Varona Calvo. “Pero existen estudios que relacionan la falta de enfermeras con esa mortalidad. Está demostrado, de modo que es urgente corregirlo”.
COVID: “el virus no está cansado de nosotros”
"Todos estamos cansados de este virus, y cansados de la pandemia. Pero el virus no está cansado de nosotros", ha alertado Tedros Adhanom, director general de Organización Mundial de la Salud (OMS)
En España, la COVID-19 ha segado la vida de 111.906 personas y, pese a la bajada en su incidencia, aún mantiene a más 5.000 personas ingresadas en el hospital, 354 de ellos, en UCIs. Las comunidades autónomas han notificado este viernes al Ministerio de Sanidad 13.582 nuevos casos de COVID-19, de los que 13.289 se han producido en mayores de 60 años.
“Se habla mucho de aprender a vivir con el virus, pero no podemos vivir con 15.000 muertes a la semana” en el mundo. Además, el director general de la OMS alerta de que ante la proximidad de un clima más fío en el hemisferio norte y de que la gente pase más tiempo en interiores, “los riesgos de transmisión más intensa y de hospitalización aumentarán”
Para López de Acuña, entre un “75 o 80% de las muertes es atribuible a COVID directa e indirectamente, tanto por el surgimiento de nuevas variantes más contagiosas como porque la protección inmunitaria generada por la vacuna o por la infección natural ha decaído, especialmente en personas mayores”. Coincide el epidemiólogo y portavoz de la Asociación de Salud Pública de Madrid (@amasap), Fernando García López, “el exceso de muertes que ocurre en España desde el mes de abril se debe primordialmente a las muertes por COVID-19”.
“Los factores críticos en el verano han sido variantes más contagiosas, decaimiento de la protección inmunitaria e insuficiente cobertura vacunal con la tercera dosis de casi 15 millones de personas”, señala López de Acuña. “Para esclarecer el grado en que la COVID-19 es la principal causa del exceso de muertes, a efectos de la vigilancia de la COVID-19 en España, en todos los fallecidos, sea cual fuera su causa fundamental de muerte, habría que indicar si habían pasado la COVID-19 en el proceso inmediato a su muerte”, añade García López.
Otro de los debates abiertos es de la cuarta dosis de la vacuna. “Si se hubiese seguido la recomendación del ECDC (Centro Europeo para la Prevención y el Control de Enfermedades) de aplicar la cuarta dosis de refuerzo a los mayores de 80 años y habitantes de residencias geriátricas se podría haber reducido considerablemente el número de muertes excesivas en personas mayores”, asegura López de Acuña. Esta misma semana, el consejo independiente de vacunación de la Organización Mundial de la Salud (OMS) ha recomendado por primera vez que las personas mayores reciban una segunda dosis de refuerzo de la vacuna contra la Covid-19.
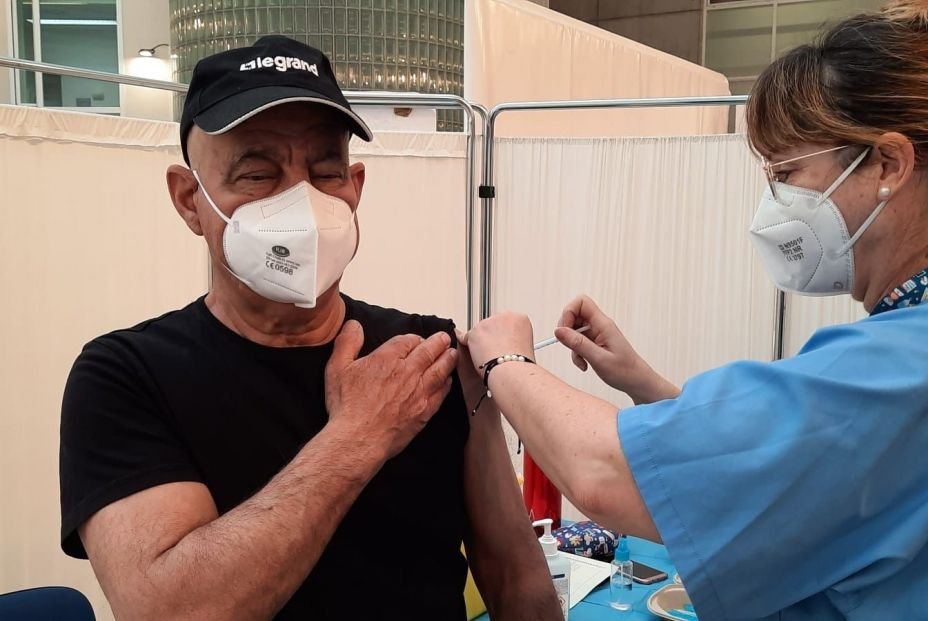
Paralización de tratamientos y diagnósticos
Ángela Hernández, de la Asociación de Médicos y Titulados Superiores de Madrid, AMYTS apunta a que a la pandemia activa hay que sumar “todo aquello que se considera la segunda repercusión de una pandemia, y que son aquellas patologías que no han sido tratadas y se agravan. El sistema sanitario requería un refuerzo que, al menos en la Comunidad de Madrid, no percibimos como suficiente”. El catedrático de Parasitología de la Universitat de València, Rafael Toledo, coincide en que no se puede atribuir el exceso de mortalidad al coronavirus. En su opinión, “la paralización de diagnósticos y tratamientos, y el sedentarismo, influyen mucho más y explican el exceso” de mortalidad.
Se ha producido “un manejo irregular de enfermos crónicos durante toda la pandemia”. Habría que analizar si “hay ingresos por descompensación de diabetes, de insuficiencia cardíaca o de cardiopatía isquémica” para poder achacar el exceso de mortalidad a estas causas, nos cuenta el epidemiólogo e investigador de la Fundación para el Fomento de la Investigación Sanitaria y Biomédica de la Comunitat Valenciana, Salvador Peiró. Junto a ello, Peiró apunta “a cánceres más avanzados de lo habitual en el momento del diagnóstico”.
La pobreza también mata
A la hora de analizar un exceso de mortalidad hay que estudiar también “factores estacionales, económicos o coyunturales”, nos explica Manuel Muro, jefe del servicio de Inmunología del Hospital Virgen de la Arrixaca. Por ejemplo, nos explica el inmunólogo “nadie ha cuantificado el impacto del aumento de precios de esta crisis por la guerra de Ucrania”. Y este tipo de factores están asociados con la “disminución en la calidad de la ingesta, el no uso de dispositivos de lucha contra temperaturas extremas por la carestía de todos los elementos clásicos de bienestar”.

Viruela del mono, nuevo foco de atención
Otro de los focos sanitarios de este verano ha sido “la expansión de los brotes de viruela del mono” explica a 65ymás Daniel López de Acuña. España es el país europeo con más incidencia, y de entre todos los países no endémicos del resto del mundo, solo le supera por número de casos Estados Unidos. Según los datos de la Red Nacional de Vigilancia Epidemiológica (RENAVE), a 16 de agosto, España alcanza los 5.792 casos de viruela del mono. Madrid lidera la lista con 2.094 casos, seguido de Cataluña (1.782).
La infección de la viruela del mono es leve en la mayoría de los casos, aunque puede presentar complicaciones. Pese a que una propagación descontrolada está descartada, pues se transmite por contacto directo, la enfermedad ya está suponiendo un reto en países con sistemas sanitarios bien dotados y entornos de altos recursos. Según un estudio publicado en 'BMJ Global Health' la falta de directrices claras está obstaculizando un tratamiento eficaz y seguro de la infección.
Esta semana, nace el nuevo Centro de Salud Pública
El próximo martes día 23 de agosto, el Consejo de Ministros aprobará la creación del Centro Estatal de Salud Pública. "Es un centro que nos va a permitir estar más preparados y protegidos frente a las consecuencias de cualquier enfermedad de transmisión comunitaria, y ante futuras y potenciales pandemias” ha dicho el presidente del Gobierno, Pedro Sánchez. En efecto, entre sus competencias, tal y como explica el Ministerio de Sanidad, estará “la vigilancia en salud pública, evaluaciones de riesgos y análisis de la situación en salud de la población española; y, por otro lado, la preparación del sistema sanitario ante amenazas para la salud pública, principalmente de carácter epidemiológico, y la coordinación de las respuestas”.
Junto a esto, esta conocíamos que el Gobierno ha destinado más de 230 millones de euros, procedentes de fondos del Plan de Recuperación, Transformación y Resiliencia, a impulsar la transformación digital de la Atención Primaria en el Sistema Nacional de Salud (SNS). La distribución de fondos a las comunidades autónomas será de 70 millones de euros este año y 160 millones de euros en 2023.
A los profesionales, les preocupa la forma en que todas estas estrategias lleguen hasta los ciudadanos. "Muchos documentos del Ministerio son un conjunto de buenas intenciones que acaban en los cajones de las distintas Consejerías de Salud" aseguran desde la Federación de Asociaciones para la Defensa de la Sanidad Pública (FADSP) . “El Sistema Nacional de Salud camina hacia la inequidad y el Estado deberá decidir, por encima de las CCAA, cuál es la orientación de un servicio básico para los ciudadanos y qué normas son de obligado cumplimiento" aseguran, en alusión a la Atención Primaria.
